Linfoma no Hodgking
350 likes | 1.18k Views
Linfoma no Hodgking. Enrique Núñez Flavia Oceguera. Enrique Núñez Félix. LINFOMAS. LNH . Neoplasia del sistema reticuloendotelial, diferente del linfoma de hodgkin Varían de acurdo a su agresividad clínica Curso largo e indolente (Linfoma Folicular)

Linfoma no Hodgking
E N D
Presentation Transcript
Linfoma no Hodgking Enrique Núñez Flavia Oceguera
Enrique Núñez Félix LINFOMAS
LNH • Neoplasia del sistema reticuloendotelial, diferente del linfoma de hodgkin • Varían de acurdo a su agresividad clínica Curso largo e indolente (Linfoma Folicular) Alta velocidad e invasividad (L. linfoblastico)
Epidemiologia • EE.UU 45,000 casos anualmente • 4% de todos los CA • MEX RHNM 2003, 5,818 casos LNH • 5.43% de los CA • LNH: H (11ºlugar) M (13º lugar) causa de muerte • La mayor incidencia se da en la edad productiva (90% de los casos) 40-60 años.
Alteraciones Cromosomicas T(14;18)(q32;21) Patogénesis de linfomas • 85% linfomas foliculares • 28% LNH grado intermedio y alto Traslocaciones y rearreglos moleculares Correlación con tipos específicos T(11;14)(q13;32) Resulta en sobre expresión BCL-L Localizado Cromosoma 11q1 Control ciclo celular3 Linfoma del manto T(8q24) Asociado: Linfoma Burkitt ó Burkittlike Desregulación: C-myc
Dx y Evaluación Inicial Establecer la extensión de la enfermedad • Estudios de Imagen • Estudios de laboratorio Ganglio linfático Biopsia Tejido afectado Mismo tiempo Estudios de laboratorio Estudios de Imagen Determinación Inmunofenotipo Tejido fresco ó tejido fijado en parafina • Exámenes generales • Electroforesis de proteínas • Deshidrogenasa láctica (105 a 333 UI/L) y B2 microglobulina (.8-3mg/l) • Tele de tórax • Tac tórax • Tac de abdomen y pelvis Otros estudios: Biopsia de hueso (inicialmente) Gamagrama Galio 67
Clasificación • Numerosas clasificaciones, en común tiene predecir el pronostico de los pacientes • 1982 se desarrolló «workingformulation» sistema de clasificación para LNH más utilizado.
Clasificación Neoplasia Linfocitos «bien diferenciados» Leucemia linfocítica crónica Linfoma de linfocitos pequeños Representan el 4% Estirpe B y se encuentra diseminados en el 80% de los casos al momento del diagnostico. Estirpe B T(14:18)(q32,q21) Diseminados Sobrevida de 8 a 10 años Subtipos: folicular de células pequeñas hendidas (LFCPH), linfoma folicular mixto (LFM) y el folicular de células grandes (LFCG) Linfoma folicular
Clasificación Grado intermedio Curso mas agresivo y puede ser curable con quimioterapia Linfoma folicular de células grandes Linfoma Linfoblastico (LL) Linfoma de celulas pequeñas no hendidas (LCPNH) Poco frecuentes 7% de LNH Puede ser muy agresivo Predominio de Inmunofenotipo T Linfomas difuso de células pequeñas hendidas Comprenden alrededor del 9% Diseminación temprana en SNC y sangre LL relacionado con leucemia aguda linfoblastica LCPNH relacionado Linfoma de burkitt ↑ curable en niños Linfoma difuso mixto (LDM),linfoma de celulas grandes (LDCG) y el linfoma inmunoblastico (LI) 1/3 de todos los linfomas ↑ frecuentes adultos Quimiosensibles
Nuevas clasificaciones 1998 Grupo internacional de linfomas (ILSG) propuso REAL • Criterios morfológicos • Inmunológicos • Genéticos Elimina la clasificación por grados Incorpora : 12 tipos de neoplasias de células B y 11 de células T. Más reciente la WHO propuso otra utilizando los mismo principios que la real, salvo por unas modificaciones y actualizaciones basadas en información reciente.
Novedades en la clasificación WHO • Se incluyen 3 tipos de Linfoma folicular (grado 1 a 3) • Grado 1-2: LFCPH • Grado 3: LFCG • Otros linfomas: Linfoma linfoplasmatico, Linfoma esplénico de células B de la zona marginal, Linfoma tipo MALT.
Clasificación WHO 2. NEOPLASIAS T y NK PRECURSORES DE CELULAS T LEUCEMIA /LINFOMA LINFOBLÁSTICO T DE CELULAS T PERIFERICAS (MADURAS) y NK LEUCEMIA PROLINFOCITICA T LEUCEMIA T DE LINFOCITOS GRANULARES LEUCEMIA DE CELULAS NK AGRESIVA LEUCEMIA/LINFOMA T ADULTO (HTLV-I) LINFOMA EXTRANODAL NK/T (NASAL) LINFOMA ENTEROPATICO LINFOMA HEPATOESPLENICO PANICULITIS SUBCUTÁNEA MICOSIS FUNGOIDE/SEZARY LINFOMA ANAPLASICO, TIPO CUTÁNEO PRIMARIO LINFOMA T PERIFÉRICO LINFOMA ANGIOINMUNOBLASTICO LINFOMA ANAPLASICO TIPO SISTEMICO 1. NEOPLASIAS B PRECURSORES DE CELULAS B LEUCEMIA /LINFOMA LINFOBLÁSTICO DE CELULAS PERIFERICAS (MADURAS) LEUCEMIA LINFÁTICA CRÓNICA/LINFOMA LINFOCITICO BIEN DIFERENCIADO LEUCEMIA PROLINFOCITICA LINFOMA LINFOPLASMABLASTICO LINFOMA ESPLENICO MARGINAL (LINFOCITOS VELLOSOS) LEUCEMIA DE CELULAS PELUDAS PLASMOCITOMA/MIELOMA LINFOMA DE ZONA B MARGINAL EXTRANODAL (MALT) LINFOMA DE CELULAS DEL MANTO LINFOMA FOLICULAR (I, II, III) LINFOMA DE ZONA B MARGINAL NODAL LINFOMA DE CELULAS B GRANDES DIFUSO LINFOMA BURKITT
Modo de presentación y Dx Diferencial 2/3 de linfomas linfadenopatias persistentes, periféricas e indoloras Etiología infecciosa, parasitarias, enfermedades autoinmunes y neoplasias. En general: Ganglio duro >1cm sin asociación a infección 4-6 semanas – BIOPSIA --
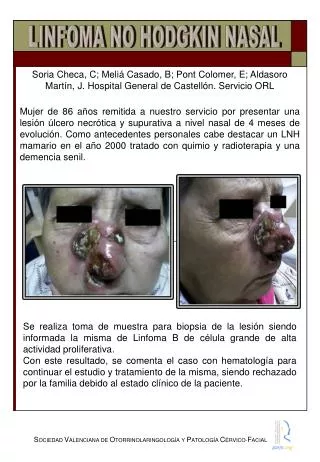
Linfomas extranodal Lesiones cutáneas, masas testiculares, ováricas, mamarias, tiroidea, lesiones Oseas, etc. El Dx diferencial es mas difícil. Linfomas Pocos comunes: LNH del SNC 1% de todos los linfomas Linfoma primario de hueso, < 5% (> Linfoma difuso de células grandes), fémur, pelvis y vertebras. En contraste 25 al 50% infiltración hepática
Determinación de la extensión Sistema ANN Arbor 1971 desarrollado para establecer la extensión de la enfermedad (estadio) Se basa en: Número de sitios afectados Presencia o ausencia de síntomas
FlaviaOceguera Navarro TRATAMIENTO
Tratamiento RADIOTERAPIA QUIRÚRGICO
Linfomas de bajo gradoEnfermedad localizadaEstadio I-II Uso RT nodal total ó campo extendido sólo mejora el periodo libre de recaída pero NO la SOBREVIDA QT+RT…¿Mejora el pronóstico? Algunos: recomiendan en casos EII c/F Desfavorable Histología folicular mixta Síntomas B ó más de dos sitios nodales no contiguos *El uso PET ayuda con resultados de RT con campos: ID + certeza a pacientes con e. localizada Dosis 30Gy: E. no voluminosa/ R. rápida 36Gy: E. voluminosa/R retardada L. foliculares de células pequeñas hendidas Tratamiento ideal radioterapia L. foliculares mixtos L. MALT
L. MALT L. foliculares de células pequeñas hendidas L. foliculares mixtos L. MALT Patogénesis H. Pylori RT 30Gy Estómago y g.perigástricos Qt ó cirugía Regresión de mayoría lesiones primarias Txt: Esquema erradicación -omeprazol -metronidazol -amoxicilina
L. Bajo gradoE. avanzada Txt EIII/IV = 70-80% tasa completa, SLE 25% a 5 años Mielodisplacias Citopenias prolongadas Infecciones son
Tratamiento CVP y M-BACOD: bleomicina, doxorubicina, ciclofosfamida, vincristina, dexametasona, metotrexate,leucovarina= resultado similar, 2do con mayor toxicidad CVP ó agente único: 65% RC, 20-25% pacientes con 5 años LE similar con RCT RC: 50-70% SLE: similar al CVP A pesar que RT es excelente para control local, RT+QT= no mejora SLE (CVP) RT+esquemas más agresivos= >50% SLE
Tratamiento Rdioinmunoconjugados + CD 20 = radiación ionizante a células blanco. L.foliculares
Linfomas grado intermedio < 20% de LDCG son limitados
Estadio I sin grandes masas= E II limitado • Radioterapia= Dosis 4500, 5000 cGy • Necesario para el adecuado control local • Tasa de remisión completa y supervivencia a largo plazo (70-85%) elevada con QT • 2-4 ciclos de CHOP con rituximab y RT con campo involucrado • QT+RT+RITUXIMAB= MEJOR SLE y SG Enfermedad voluminosa: 6 ciclos minimos
Linfomas de alto grado Niños= más elvada taza de curación, manejo similar Leucemia linfoblástica aguda, L- Burkitt Adultos= inferior taza curación Tratamiento depende de la edad CHOP+ DOSIS ALTAS METOTREXATE LL= 56% SLE a 3años Esquema pediátrico= SLE 40% a 5 años LCPNH: adultos tratados con esquemas pediátricos: ciclofosfamida ,Ara-C y MTX intratecal:50- 65% SLE pero 0-30% en infiltración de MO
Linfomas cutáneos EORTC: Organización Europea para la Investigación y Tratamiento del Cáncer RT = para MF RT con haz de fotones para MF resistente Sólo la piel es tratada= penetración 5mm Dosis 36Gy toda la piel Quimioterapia tópica adyuvante 8-metoxipsoraleno= fotoactivado inhibe síntesis ADN ARN Quimioterapia paliativa: CHOP ó COP
Transplanteautólogo de células progenitoras hematopoyéticas QT, RT + TACPH Quimiosensibilidadmayor factor pronóstico SLE aumentada Poca aplicación en L. Bajo grado Al menos 50% de los pacientes con LNH alto y medio recaen y virtualmente todos los de bajo grado lo harán Complicaciones de tratamiento Riesgo incrementado a desarrollar segundas neoplasias FR= RT y edad menor a 25 años Neoplasias= pulmón, cáncer de mama, leucemia, cáncer de cólon Riesgo cardiovascular en pacientes con 6 ciclos QT
FUENTES • Linfoma no Hodgking. Fundamentos de hematología. G.J Ruiz Arguelles. Editorial Panamericana 4ta edición. • Linfoma no Hodgkin, Temas de medicina interna, Universidad católica de chile, Dr.Leonardo Guzmán, Dr.MauricioOcquetau, Julio 2001 http://escuela.med.puc.cl/publ/TemasMedicinaInterna/linfoma.html • COMPROMISO MUSCULAR POR LINFOMA NO HODGKIN: CASO CLÍNICO Y REVISIÓN DEL TEMA Revista Chilena de Radiología. Vol. 16 Nº 2, año 2010: 53-58