第七章 头 痛 Headache
第七章 头 痛 Headache. 本章重点. 1. 临床诊断头痛时应注意什么 2. 偏头痛的概念 3. 有先兆偏头痛的临床表现 & 治疗 4. 紧张性头痛的概念 临床表现 & 治疗. 概念. 概念. 头痛 (headache) 是临床常见的症状 局限于头颅上半部疼痛 ( 眉弓 耳轮上缘和枕外隆突连线以上 ). 特发性头痛的概念. ◆ 要点提示. 特发性头痛 ( 如偏头痛或紧张性头痛 ) 通常可因影响头颈部痛觉结构的脑膜 血管 & 肌肉病变所致. 病因 & 发病机制. ■ 头痛病因颇多发病机制. 头痛病因颇多.

第七章 头 痛 Headache
E N D
Presentation Transcript
第七章 头 痛 Headache
本章重点 1. 临床诊断头痛时应注意什么 2. 偏头痛的概念 3. 有先兆偏头痛的临床表现&治疗4. 紧张性头痛的概念\临床表现&治疗
概念 概念 头痛(headache)是临床常见的症状 局限于头颅上半部疼痛 (眉弓\耳轮上缘和枕外隆突连线以上)
特发性头痛的概念 ◆要点提示 特发性头痛(如偏头痛或紧张性头痛) 通常可因影响头颈部痛觉结构的脑膜\血管&肌肉病变所致
病因&发病机制 ■头痛病因颇多发病机制 头痛病因颇多 ◆颅内病变(脑肿瘤\脑出血\脑膜炎等) ♦功能性或精神性疾病, 如紧张性头痛 ★全身性疾病 ◆发热 ◆癫痫大发作后 ◆鼻窦炎 ◆弱视&屈光不正
病因&发病机制 头痛发病机制复杂 ♦颅内痛敏结构受刺激\压迫&牵张 ♦头颈部肌肉持续收缩 ♦颅内外动脉扩张\收缩&移位 ♦脑神经&颈神经受压\损伤\化学刺激等 头痛发病机制复杂
病因&发病机制 头部痛敏结构 ①颅内痛敏结构 ◆三叉神经(V)\舌咽(IX)\迷走神经(X) ◆静脉窦\脑膜前动脉&中动脉\颅底硬脑膜 ◆颈内动脉近端部分及邻近Willis环分支 ◆脑干中脑导水管周围灰质&丘脑感觉核等
病因&发病机制 头部痛敏结构 ②颅外痛敏结构 ◆颅骨骨膜&帽状腱膜\头皮&皮下组织 ◆头颈部肌肉\颅外动脉&C2,3 ◆眼\耳\牙齿\鼻窦,口咽部&鼻腔粘膜等
■头部痛敏结构 病因&发病机制 ♦小脑幕上部:三叉神经支配病变引起面部\ 额部\颞部&顶前部疼痛 ♦小脑幕下部(后颅窝):舌咽\迷走神经&C1-3 神经支配病变引起枕部\耳后&耳咽部疼痛 ♦脑实质本身\大部分软脑膜\蛛网膜\ 脑凸面硬脑膜\脑室室管膜\脉络丛\ 软脑膜静脉\颅内小血管&颅骨等 无感觉神经纤维分布, 对疼痛不敏感
①根据病因分为: 头痛的分类 ■特发性头痛 ◆偏头痛 ◆丛集性头痛 ◆紧张性头痛 ■继发性头痛 ◆外伤\感染\肿瘤等所致
头痛的分类 国际头痛协会 (2003) 分类 • 偏头痛 • 紧张性头痛 • 丛集性头痛 • 原发性三叉神经痛等14类
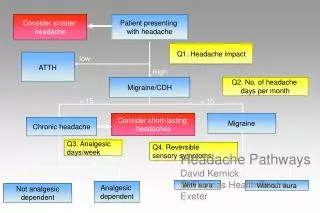
头痛的诊断 问诊 体检 辅助检查 CT & MRI ■问诊重点: ①情绪\睡眠\职业状况, 服药史\中毒史\家族史 ②发病急缓, 发作时间\性质\部位\频度\严重程度\持续时间\缓解&加重原因 ③先兆症状\伴随症状&共存的疾病 ④对日常生活\工作&社交的影响 CSF EEG
头痛的治疗 预防性治疗 (慢性头痛反复发作) 对症治疗 病因治疗 去除病因 头痛发作时减轻&终止症状
头痛诊断&治疗的思路 要点提示 • 如患者的头痛已发生数年, 通常为良性病因 (如偏头痛或紧张性头痛), 尽管急性发作时 可伴明显的功能障碍 • 最重要的是,确定目前的头痛与以往相似,还是 代表新的疾病
第一节 偏头痛 (Migraine)
偏头痛(Migraine) ■概念 反复发作的一侧&两侧搏动性头痛 临床常见的特发性头痛
病因&发病机制 病因 (1)遗传:约60%病人有家族史 亲属偏头痛风险是一般人群的3-6倍 家族性偏头痛患者未发现一致的遗传模式 • 家族性偏瘫型偏头痛 • --高度遗传外显率常染色体显性遗传 • 定位3个疾病基因位点:19p13,1q21, 1q31
病因&发病机制 ■病因 (2)内分泌与代谢因素: ♦女性易患,常始于青春期 ♦月经期发作加频,妊娠期&绝经后发作减少\停止 ♦5-羟色胺(5-HT)\去甲肾上腺素\P物质\花生四烯酸 等代谢异常影响偏头痛发生
病因&发病机制 病因 (3)某些食物可诱发 ♦奶酪(含酪胺) ♦热狗&熏肉(含亚硝酸盐防腐剂) ♦巧克力(含苯乙胺) ♦谷氨酸钠(味精) ♦红酒&葡萄酒 • 禁食\紧张\情绪\月经\强光&药物可诱发 • (如口服避孕药, 血管扩张剂如硝酸甘油)
病因&发病机制 发病机制 (1)传统血管学说 ♦ 偏头痛先兆症状--颅内血管收缩 ♦ 头痛--颅内\外血管扩张
病因&发病机制 发病机制 (2) 神经血管假说: ♦ 偏头痛可能继发于原发性脑干神经元功能紊乱 ♦ 刺激导水管周围灰质&中缝背核可产生偏头痛 ♦ 中缝背核是5-HT受体高聚集区, 可能是偏头痛 发生器
病因&发病机制 发病机制 (3) 5-HT能神经元异常学说:(是神经血管假说的补充) ♦ 许多抗偏头痛药是中枢性5-HT受体拮抗剂&激剂 ♦ 急性发作期血小板中5-HT↓,尿中5-HT↑ ♦ 利血平耗竭5-HT可诱发偏头痛 ♦ 睡眠可减少5-HT神经元点燃,终止发作 ♦ 头痛时降钙素基因相关肽(CGRP)浓度↑,服用5-HT 受体激动剂水平降低
三叉神经 突触后神经细胞 CGPR 囊泡 突触 CGPR受体 CGRP拮抗剂 病因&发病机制 疼痛传导的抑制机制 (Inhibition of pain transmission)
临床表现 国际头痛协会 (2003) 分类 1.有先兆的偏头痛(migraine with aura) --典型偏头痛(classic migraine) 2.无先兆的偏头痛(migraine without aura) 3.可能为偏头痛前驱的儿童周期综合征 4.视网膜性偏头痛 5.偏头痛的合并症 6.很可能的偏头痛
临床表现 1.女性占2/3以上,10岁前\20岁前\40岁前发病分别 25%,55%,90% 2.大多数患者有偏头痛家族史 3.发作前数h至数d 伴前驱症状(呕吐\畏光\畏声\抑郁\倦怠),10%的患者有视觉&其他先兆 4.发作频度不等,偶有持续性发作病例
有先兆偏头痛的临床表现 临床表现
临床表现 1. 有先兆的偏头痛 (migraine with aura) (1) 先兆期: ♦ 视觉先兆常见, 视野缺损\暗点\闪光, 逐渐增大向 周围扩散及视物变形&物体颜色改变 ♦ 躯体感觉先兆, 如一侧肢体&面部麻木\感觉异常, 运动先兆少 ♦ 先兆持续数min~数h, 复杂性偏头痛持续时间较长
临床表现 1. 有先兆的偏头痛
临床表现 (2) 头痛期: ♦ 先兆症状同时或随后出现一侧颞部&眶后搏动性头痛, 全头痛\单&双侧额部头痛和不常见的枕部头痛 ♦ 伴恶心\呕吐\畏光&畏声\易激惹\疲劳感等 ♦ 颞动脉突出, 活动头颈部头痛加重, 睡眠后减轻 ♦ 发作时间多为2h~1d, 儿童持续2~8h ♦ 频率不定, 50%以上不超过1次/week ♦ 女性在妊娠第2周或第3季度&绝经后发作常缓解
临床表现 (3) 头痛后期 头痛消退后常有疲劳\倦怠\无力&食欲差等, 1~2d即可好转
临床表现 2. 无先兆的偏头痛(migraine without aura) --普通偏头痛(common migraine) ♦ 临床最常见类型, 约占偏头痛的80% ♦ 无典型先兆, 常见双颞部&眶周疼痛, 可为搏动性 ♦ 发作时常有头皮触痛, 呕吐偶可终止头痛 • 临床试验: 压迫同侧颈动脉或颞浅动脉头痛可减轻
临床表现 • 偏头痛发作期&头痛消退后 • 伴明显的神经功能缺损 3. 特殊类型偏头痛 (1) 偏瘫型偏头痛(hemiplegic migraine): • ♦ 临床少见, 多在儿童期发病 • ♦ 偏瘫可为偏头痛先兆, 单独发生&伴偏侧麻木\失语 • ♦ 偏头痛消退后偏瘫持续10min~数周不等 • ♦ 分两型 • 家族型(多呈常染色体显性遗传) • 散发型(表现典型、普通型与偏瘫型偏头痛交替发作)
临床表现 3. 特殊类型偏头痛 (2) 基底型偏头痛(basilar migraine) 或称基底动脉偏头痛(basilar artery migraine) ♦ 儿童&青春期女性较多见 ♦ 头重脚轻\眩晕\复视\眼震\耳鸣\构音障碍\双侧肢体麻木 &无力\共济失调\意识改变\跌倒发作&黑矇等脑干& 枕叶症状, 提示椎-基底动脉缺血 ♦ 多见闪光\暗点\视物模糊\黑矇\视野缺损等视觉先兆, 持续20~30min, 后出现枕部搏动性头痛, 常伴恶心\呕吐
临床表现 3. 特殊类型偏头痛 (3) 复杂型偏头痛(complicated migraine) • 指伴先兆延长的偏头痛 • ♦ 症状与有先兆的偏头痛相同 • ♦ 头痛发作过程中先兆仍持续存在, 延续1h~1w • ♦ 神经影像学检查排除颅内器质性病变
临床表现 3. 特殊类型偏头痛 (4) 偏头痛等位症(migraine equivalents) ♦ 老年人&儿童可出现反复发作症状 如眩晕\呕吐\腹痛\腹泻\肢体&关节痛, 不伴头痛发作
临床表现 3. 特殊类型偏头痛 (5) 眼肌麻痹型偏头痛(ophthalmoplegia migraine) ♦ 较少见, 偏头痛发作时&发作后头痛消退之际, 头痛 侧出现眼肌瘫痪, 动眼神经最常见, 可同时累及滑车 &外展神经, 持续数h~数w ♦ 多有无先兆偏头痛病史 ♦ 注意排除颅内动脉瘤&糖尿病性眼肌麻痹
临床表现 3. 特殊类型偏头痛 (6) 晚发型偏头痛(late-life migraine) ♦ 45岁后发病, 发作性头痛可伴反复发作的偏瘫\麻木 失语&构音障碍等 ♦ 每次发作神经缺失症状基本相同, 持续1min至72h
临床表现 4. 偏头痛持续状态(status migrainosus) ♦ 偏头痛发作持续时间>72h, 可有<4h的缓解期
头痛的鉴别要点 要点提示 • 大多数偏头痛为单侧, 丛集性头痛亦然 • 偏头痛&丛集性头痛常见眼部&眼后疼痛 • (须除外急性虹膜炎&青光眼的可能) • 颅内占位性病变为局灶性头痛, 颅内压增高可双枕 &双额部疼痛 • 紧张性头痛多为双侧, 常伴头部束带感&枕部不适
诊断&鉴别诊断 • 但单凭头痛特点不能确定可靠的病因 各种头痛的特点: • 大多数偏头痛为单侧, 丛集性头痛亦然 • 偏头痛&丛集性头痛常见眼部&眼后疼痛(注意急性虹 膜炎&青光眼可能) • 颅内占位性病变为局灶性头痛, 颅内压增高可双枕& 双额部疼痛 • 紧张性头痛多为双侧, 常伴头部束带感&枕部不适
诊断&鉴别诊断 1. 诊断 ♦ 根据偏头痛发作临床表现\家族史&神经系统检查 ♦ 不典型者可用麦角胺&曲普坦类试验治疗 ♦ 脑部CT\MRI\MRA检查正常 ♦ 排除颅内动脉瘤\占位性病变&痛性眼肌麻痹等可确诊
诊断&鉴别诊断 • 根据国际头痛协会(2003)偏头痛诊断标准 (1) 无先兆的(普通型)偏头痛诊断标准 1) 符合下述2~4项, 发作至少5次以上 2) 每次发作持续4~72h(未经治疗&无效者) 3) 具有以下特征, 至少2项: ①单侧性; ②搏动性; ③中至重度(影响日常活动); ④上楼&其他 类似日常活动使加重 4) 发作期间①恶心/呕吐;②畏光&畏声至少1项 5) 无器质性&其他系统代谢性疾病证据或虽有某种器质 性疾病, 但偏头痛初次发作与该病无密切关系
诊断&鉴别诊断 • 国际头痛协会(2003) 诊断标准 (2) 有先兆的(典型)偏头痛诊断标准 1) 至少有2次下述 2)项发作 2) 先兆包括至少以下一条,但无运动障碍: ①完全可恢复的视觉症状 ②完全可恢复的感觉症状 ③完全可恢复的言语困难 3) 至少符合以下2条 ①双侧视觉症状和/或单侧感觉症状 ②至少一个先兆症状逐渐发展,时间超过5min和/或不同的先兆 症状接连出现超过5min ③每个先兆超过5min并且少于60min 4) 在先兆期或先兆症状随后60min内出现符合无先兆性 偏头痛的第2-4项标准的头痛 5) 不归因于其他疾患
诊断&鉴别诊断 偏头痛\丛集性头痛\紧张性头痛的分布&特点
诊断&鉴别诊断 2. 鉴别诊断 (1) 丛集性头痛(cluster headache) • 少见, 一侧眶周发作性剧烈头痛, 特点: 反复密集发作 • ♦ 家族史罕见, 发病较偏头痛晚, 平均25岁, 男:女性4~5:1 • ♦ 在丛集发作(数周至数月)期内一次接一次成串发作 • ♦ 极剧烈单侧持续非搏动性头痛, 持续数min~2h • ♦ 开始鼻旁烧灼感&眼球后压迫感, 伴同侧结膜充血 • \流泪\流涕& Horner征等, 可伴头痛侧眼睑下垂 • ♦ 饮酒&血管扩张药可诱发 • ♦ 几乎每日同一时间(常在晚上)发作, 从睡眠中痛醒 • ♦ 每年春\秋季发作一两次, 发作间期数月或数年无头痛
诊断&鉴别诊断 (1) 丛集性头痛治疗 ♦ 吸氧(100%氧气8~10L/mim, 10~15min) ♦ 舒马普坦(sumatriptan)\二氢麦角胺(dihydroergotamine) 可迅速缓解头痛 ♦ 泼尼松40~60mg/d, p.o, 1w, 多可在2d内消退, 第2w逐渐 减量停药 • 发作期预防复发 • ♦ 美西麦角(methysergide)2~8mg口服, 1次/d • ♦ 钙离子拮抗剂(异博定缓释型) • 预防夜间发作 • ♦ 睡前用麦角胺直肠栓剂&二氢麦角胺皮下注射
诊断&鉴别诊断 (2) 痛性眼肌麻痹(painful ophthalmoplegia) • Tolosa-Hunt综合征 • 海绵窦特发性炎症伴头痛&眼肌麻痹 • ♦ 发生于任何年龄, 壮年多见 • ♦ 头痛发作常表现球后&眶周顽固性胀痛\刺痛&撕裂 • 痛, 伴恶心\呕吐, 数d后出现痛侧动眼\滑车&外展神经 • 麻痹, 表现上睑下垂\眼球运动障碍&光反射消失等 • ♦ 持续数d至数w缓解, 数月至数年后又可复发 • ♦ 皮质类固醇口服有效
诊断&鉴别诊断 (3) 血管性头痛 • 如高血压&低血压\未破裂颅内动脉瘤&动静脉 • 畸形\慢性硬膜下血肿等 • 均可有偏头痛样头痛, 部分病例有局限性神经体 • 征\癫痫发作&认知功能障碍 • 脑CT\MRI\DSA可显示病变
诊断&鉴别诊断 (4) 偏头痛性梗死(migrainous infarction) • 极个别情况, 偏头痛可继发缺血性卒中 • 偏头痛渐进性病程&自发消退2个特点可与脑卒中 区别
把握偏头痛的治疗时机 要点提示 • 为取得最佳疗效, 通常应在出现症状时立即服药