Dermatoses Vasculares
Dermatoses Vasculares. Luiz Henrique Alves. Dermatoses Vasculares. Síndrome dos dedos azuis Livedo reticular Acrocianose Eritromelalgia Raynaud Eritema Pérnio Atrofia branca de Milian Tromboangeíte obliterante Papulose atrófica maligna Tromboflebite

Dermatoses Vasculares
E N D
Presentation Transcript
Dermatoses Vasculares Luiz Henrique Alves
Dermatoses Vasculares • Síndrome dos dedos azuis • Livedo reticular • Acrocianose • Eritromelalgia • Raynaud • Eritema Pérnio • Atrofia branca de Milian • Tromboangeíte obliterante • Papulose atrófica maligna • Tromboflebite • Síndrome do Ac. Antifosfolipídico
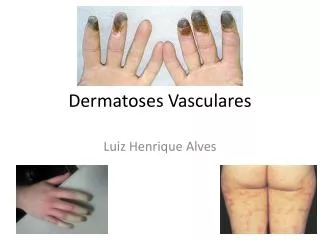
Síndrome dos Dedos Azuis • Conceito – coloração e dor • Elevação do membro • Fisiopatologia: • Fluxo arterial • Escoamento venoso • Tromboembolismo • Tratamento – causa base
Acrocianose • Vasoespasmo arteríolas • Vasodilatação plexo venoso • Coloração persistente • Idiopática - maioria • Secundária • Autoimunes • Neoplasias • Intoxicação • Distúrbios alimentares • Neuropsiquiátricas • Drogas (interferon alfa) • Tratamento
Livedo Reticular • Trama cianótica • Fluxo sanguíneo lento • 4 tipos: • Fisiológico • Idiopático • Congênito • Secundário • Tratamento • Síndrome de Sneddon
Eritromelalgia • Eritematosas e dolorosas • Vasodilatação paroxística • Após aquecimento • Minutos a horas • Idiopática • Pródromo (LES, Esc, AR) • Intoxicação (Me, Ar, Ta) • Tratamento (Comp, analg, Simp)
Fenômeno de Raynaud • Palidez e entorpecimento • Espasmo vascular (capilares e arteríolas) • Mulheres jovens • Térmicos ou emocionais • Idiopática (menos comum - 20%) • Colagenoses, traumas, vasculites. • Tratamento
Eritema Pérnio • Ambiente frio e úmido • Inverno e primavera • Vasoconstrição arteríolas • Vasodilatação veias • Úlceras, bolhas • Susceptíveis • Má nutrição • Lupus • História familiar • Tratamento • Nifedipino • Anlodipino e UVB • simpatectomia
Atrofia Branca de Milian • Mulheres jovens • Causa desconhecida • Idiopática ou secundária • Insuf. Venosa e Varizes • Quadro • Patogenia – hipert. capilar • Tratamento – AAS, dipiridamol
Tromboangeíte Obliterante • Vascular oclusiva • Exclusivamente adultos jovens – masculino • Tabagismo • Claudicação intermitente • Palidez, sensibilidade ao frio, diminuição de pulsos. • Tratamento
Papulose Atrófica Maligna • Rara, desconhecida • Pele e outros órgãos (SNC, TGI) • Necrose isquêmica • Artérias de pequeno e médio calibre (oclusão) • Trombo microvascular • Quadro • Tratamento – AAS, Pentoxifilina, anti-plaquet. • Ineficaz
Tromboflebite Superficial • Fisiopatologia • Pródromo – colagenoses, neoplasias, arteriopatias • Safena – nódulos, dor, edema do membro. • Tratamento – AINE, anticoagulação (complicações)
Síndrome dos Antic. Antifosfolípides (SAF) • Trombose • Abortamentos • Trombocitopenia • Primária (idiopática) • Secundária • Doenças pré-existentes • Neoplasias • Infecções • Drogas: clorpromazina, hidralazina, fenitoína, procainamida, cocaína.
Síndrome dos Antic. Antifosfolípides (SAF) • Manifestações Cutâneas • Livedo – Trombose de pequenos vasos. Mais comum. • Tromboflebites superficiais, úlceras, necroses, cianose. • Doença de Degos
Síndrome dos Antic. Antifosfolípides (SAF) - Diagnóstico 1. Critérios clínicos • Trombose vascular: um ou mais episódios de trombose arterial, venosa ou de pequenos vasos • Complicações da gestação (Pré-Eclâmpsia, retardo do crescimento intra-uterino e síndrome HELLP) • Uma ou mais mortes de fetos morfologicamente normais com 10 semanas ou mais de gestação ou • Um ou mais partos prematuros de recém-nascidos morfologicamente normais com 34 semanas ou menos ou • Três ou mais abortamentos inexplicados consecutivos antes de 10 semanas de gestação 2. Critérios laboratoriais • Anticorpos anticardiolipinas, IgG ou IgM em níveis moderados ou altos em duas ou mais medidas com pelo menos 6 semanas de intervalo • Anticorpos anticuagulantelúpico em duas ou mais ocasiões com pelo menos 6 semanas de intervalo • Anticorpos B2-glicoprotéina I (apolipoproteína H) em duas ou mais ocasiões com pelo menos 6 semanas de intervalo
Síndrome dos Antic. Antifosfolípides (SAF) • Tratamento • Profilático em pacientes sem clínica • AAS em baixas doses • Hidroxicloroquina • Heparina ou Cumarínicos