INFERTILITY
590 likes | 1.28k Views
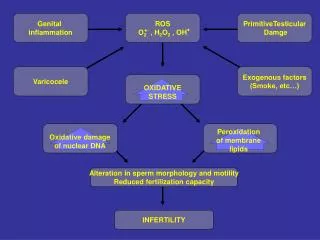
Genital inflammation. PrimitiveTesticular Damge. Varicocele. Exogenous factors (Smoke, etc…). OXIDATIVE STRESS. Peroxidation of membrane lipids. Oxidative damage of nuclear DNA. Alteration in sperm morphology and motility Reduced fertilization capacity. INFERTILITY. ROS

INFERTILITY
E N D
Presentation Transcript
Genital inflammation PrimitiveTesticular Damge Varicocele Exogenous factors (Smoke, etc…) OXIDATIVE STRESS Peroxidation of membrane lipids Oxidative damage of nuclear DNA Alteration in sperm morphology and motility Reduced fertilization capacity INFERTILITY ROS O2 , H2O2 , OH - • • 2
MEDIANTE COLORAZIONI SPECIFICHE • MEDIANTE SONDE MOLECOLARI • MEDIANTE MICROSCOPIA ELETTRONICA SECREZIONE EPIDIDIMARIA SECREZIONE PROSTATICA SECREZIONE DELLE VESCICOLE SEMINALI RADICALI LIBERI DELL’OSSIGENO TEST DI MIGRAZIONE TEST DI RESISTENZA A STRESS (OSMOTICO, CHIMICO, TERMICO) TEST DI REAZIONE ACROSOMIALE TEST DI PENETRAZIONE OVOCITARIA Ab LIBERI NEL SIERO DI SANGUE E PLASMA SEMINALE Ab ADESI ALLA SUPERFICIE NEMASPERMICA INDAGINI DIAGNOSTICHE (SIFES, 1992) • ESAME STANDARD DEL LIQUIDO SEMINALE • ESAME COMPUTERIZZATO DEL LIQUIDO SEMINALE • STUDIO MORFOLOGICO DELLO SPERMATOZOO • METODI PER VALUTARE L’IDONEITA’ PER TECNICHE DI RIPRODUZIONE ASSISTITA STUDIO BIOCHIMICO SEMINALE STUDIO ORMONALE STUDIO BIOCHIMICO DELLO SPERMATOZOO E FUNZIONE NEMASPERMICA STUDIO MICROBIOLOGICO STUDIO DELLA REAZIONE IMMUNOLOGICA ANTISPERMATOZOO STUDIO GENETICO BIOPSIA TESTICOLARE ESAMI STRUMENTALI VARI
CAMERA DI MAKLER IL NUMERO DEGLI SPERMATOZOI CONTATI IN UNA FILA DI 10 QUADRATI INDICA LA LORO CONCENTRAZIONE COME MILIONI PER ml.
EFFETTI DELLO STRESS OSMOTICO SULLA MOTILITA’ • TRAIETTORIE PERCORSE DALLO SPERMATOZOO IN CONDIZIONI DI • ISO-OSMOLARITA’ • IPER-OSMOLARITA’ • IPO-OSMOLARITA’
QUADRI DI RIGONFIAMENTO OSSERVATI NELLO SWELLING TEST(da Jeyendran et al., 1984)
QUADRI DI AGGLUTINAZIONE DEGLI SPERMATOZOI UMANI • TESTA - TESTA • CODA -CODA • PARTE TERMINALE DELLA CODA - PARTE TERMINALE DELLA CODA
IBT- TEST PRINCIPI DI BASE DEL TEST CON LE MICROPARTICELLE
ACROSINA ATP CONDENSAZIONE CROMATINICA DECONDENSAZIONE CROMATINICA CREATINKINASI TRANSAMINASI GLUTAMMICO-OSSALACETICA IALURONIDASI ISOENZIMI LDH PRODUZIONE DI ROS PRODUZIONE DI MALONIL-ALDEIDE FOSFATASI ACIDA ACIDO CITRICO FRUTTOSIO ALFA-GLUCOSIDASI GLICEROFOSFORILCOLINA PROSTAGLANDINE MAGNESIO ZINCO STUDIO BIOCHIMICO PLASMA SEMINALE SPERMATOZOO
MIGRAZIONE DELLO SPERMATOZOO CAPACITAZIONE REAZIONE ACROSOMIALE LEGAME CON LA ZONA PELLUCIDA PENETRAZIONE NELL’OVOCITA TEST DI KREMER MIGRAZIONE IN IALURONATO LEGAME CON LE LECTINE FLUORESCENZA CON CLORTETRACICLINA MOTILITA’ IPERATTIVATA TRIPLICE COLORAZIONE MARCATURA CON LECTINE FLUORESCINATE USO DI IONOFORI EMIZONA TEST LEGAME COMPETITIVO ALLA ZONA (CZBT) ZONA FREE HAMSTER TEST (HEPT) VALUTAZIONE DELLA CAPACITA’ FECONDANTE
ANALISI COMPUTERIZZATA DEL SEME • SISTEMA VIDEO MICROGRAFICO COMPUTERIZZATO IN GRADO DI VALUTARE LA MOTILITA’, LA LINEARITA’, LA AMPIEZZA E LA FREQUENZA DEI BATTITI LATERALI DELLA TESTA DI UN SINGOLO SPERMATOZOO O DI UNA POPOLAZIONE NEMASPERMICA. • VIENE UTILIZZATO UN SOFTWARE DI ELABORAZIONE DI IMMAGINI CHE TRASFORMA LA VISIONE MICROSCOPICA IN IMMAGINE DIGITALIZZATA • IL SISTEMA DISTINGUE GLI SPERMATOZOI IN BASE ALLE LORO DIMENSIONI E ALLE LORO CARATTERISTICHE DI LUMINOSITA’
ANALISI COMPUTERIZZATA DEL SEME • L’ANALISI VIENE EFFETTUATA IMPIEGANDO UNA IMMAGINE DIGITALIZZATA IN DIFFERENTI TONI DI GRIGIO • L’IMMAGINE DIGITALIZZATA INCLUDE SIA LA TESTA CHE IL PEZZO INTERMEDIO DEGLI SPERMATOZOI • LE IMMAGINI SEQUENZIALI DEL CENTROIDE RAPPRESENTANO LE CARATTERISTICHE DI MOVIMENTO DEI SINGOLI SPERMATOZOI. DA QUESTA SEQUENZA DI IMMAGINI VIENE CALCOLATA LA CONCENTRAZIONE, LA PERCENTUALE DI SPERMATOZOI MOBILI E LA LORO VELOCITA’ • VIENE VALUTATA LA LINEARITA’ DEL PERCORSO DI OGNI CELLULA
DIGITALIZZAZIONE LO SPERMATOZOO (A) VIENE CONSIDERATO STESO SU UNA GRIGLIA RAPPRESENTATA DA UN INSIEME DI PIXEL (B). (C) ASPETTO DELL’OGGETTO DIGITALIZZATO.
PARAMETRI • VCL : velocità curvilinea • VAP : velocità media di percorso • VSL : velocità lineare • LIN (linearità): VSL/ VCL x 100 • STR (dirittura): VSL/ VAP x 100 • WOB (oscillazione) : VAP/VCL x 100 • ALH: valutazione dell’ampiezza dei movimenti laterali della testa • BCF:frequenza di battiti della coda
RICOSTRUZIONE DELLA TRACCIA DA UNA SERIE DI CENTROIDI DELLA TESTA IN IMMAGINI SEQUENZIALI 1-2-3: CERCHI DI MASSIMA PROBABILITA’ DISEGNATI INTORNO AL CENTROIDE (A-B-C-D). LA TRACCIA SI DISEGNA UNENDO I CENTROIDI. TALE PROCEDIMENTO CONTINUA PER TUTTA LA SEQUENZA DI IMMAGINI PER RICOSTRUIRE COSI’ L’INTERA TRAIETTORIA.
EFFETTO DELL’AUMENTO DELLA VCL MAX SULL’AREA DEL CERCHIO DI MASSIMA PROBABILITA’ UTILIZZATA PER IL RITROVAMENTO DEL CENTROIDE DELLA TESTA DELLO SPERMATOZOO NELL’IMMAGINE SUCCESSIVA.
DIGITALIZZAZIONE CONTIGUA DI DUE OGGETTI A STRETTO CONTATTO
DEDUZIONE DELLE DIFFERENTI VELOCITA’ NEMASPERMICHE DA UNA TRACCIA RICOSTRUITA A 30 FRAMES PER SECONDO VCL: velocità curvilinea o velocità della traccia VAP: velocità media della traiettoria (velocità con cui compie il tragitto medio) VSL: velocità di progressione della cellula
CASA : LIMITI 1) CALIBRAZIONE SCALA DI GRIGI 2) DISCRIMINAZIONE CON ELEMENTI NON NEMASPERMICI • Filtro di dimensioni • Luminosità della testa dello spermatozoo • Finestra dei valori di velocità / motilità 3) COLLISIONI E VALUTAZIONE DELLA TRAIETTORIA
LIVELLI(SIFES,1992) SOSPETTA INFERTILITA’ MASCHILE SENZA INDICAZIONI CLINICHE PARTICOLARI ANAMNESI, E.O., L.S. STANDARD, STUDIO ORMONALE- MICROBIOLOGICO • I° LIVELLO • II° LIVELLO • III° LIVELLO ESAMI SPECIALI DA INSERIRE NEL I° LIVELLO IN PRESENZA DI INDICAZIONI PARTICOLARI O DA SVILUPPARE SUCCESSIVAMENTE DOPPLER, APPROFONDIMENTO MICROBIOLOGICO, ECOGRAFIA, STUDIO BIOCHIMICO, IMMUNOLOGICO, GENETICO, APPROFONDIMENTO ORMONALE, TEST DI MIGRAZIONE, IDONEITA’ PER R.A., BIOPSIA TESTICOLARE, STUDI RX ESAMI SPECIALI IN PATOLOGIE SELEZIONATE PRESSO CENTRI DI RIFERIMENTO STUDIO CINETICO COMPUTERIZZATO, MICROSCOPIA ELETTRONICA, ALTRI TEST DI FUNZIONE NEMASPERMICA, BIOCHIMICA DELLO SPERMATOZOO
Regione eucromatinica Regione eterocromatinica MICRODELEZIONI DEL CROMOSOMA Y Braccio lungo cr. Y Individuazione di delezione della regione eterocromatinica nella popolazione infertile definita AZF (azoospermic factor) Mappatura molecolare con individuazione di : - AZF a : porzione prossimale intervallo di delezione 5 - AZF b : porzione distale intervallo di delezione 5 e prossimale intervallo di delezione 6 - AZF c : porzione distale dell’intervallo 6 - AZF d : regione intermedia fra AZF b e AZF c
Prevalenza totale nella popolazione infertile 8,2 % Prevalenza nella popolazione fertile (polimorfismi) 0,4 % AZFa 13/265 4,9% AZFb 42/265 15,8% AZFc 156/265 59,6% AZFa+b 4/265 1,5% AZFb+c 22/265 8,3% AZFa+b+c 10/265 3,8% Oltre AZF 16/265 6,0% INCIDENZA MICRODELEZIONI Popolazione non selezionata oligospermie 2,9 % Oligospermia idiopatica 11,6 % Oligospermia idiopatica severa 14,3 % Popolazione non selezionata azoospermie 7,3 % Azoospermia non ostruttiva 10,5 % Azoospermia non ostruttiva idiopatica 18,0 % Oligozoospermia con ipospermatogenesi 24,7% Azoospermia con SCOS 34,5% Foresta et al.,2002
COMET • STUDIO DEI DANNI CAUSATI DA AGENTI GENOTOSSICI e/o MUTAGENI DI NATURA ENDOGENA e/o ESOGENA SU MATERIALE GENETICO • CAPACITA’ DELLO SPERMATOZOO DI RESISTENZA AL DANNO
ORGANIZZAZIONE DELLA CROMATINA NEL NUCLEO DEGLI SPERMATOZOI Impacchettamento del nucleo associato alla progressiva sostituzione degli istoni con protamine Gli istoni vengono prima acetilati, poi intervengono delle protamine di transizione (TNP) per mantenere una struttura intermedia Enzimi ubiquitari (es. topoisomerasi II) agiscono con operazioni di taglio e ricucitura per rilassare tensioni nelle strutture sottoposte a movimenti torsionali molto intensi.
COMET: VANTAGGI DEL METODO • PUO’ ESSERE EFFETTUATO SU UN NUMERO ESTREMAMENTE BASSO DI CELLULE • TEMPO DI ESECUZIONE E DI ANALISI RELATIVAMENTE BREVE (entro poche ore dal campionamento) • I LIMITI DI SENSIBILITA’ SONO MAGGIORI RISPETTO AD ALTRE TECNICHE • I DATI OTTENUTI SONO RELATIVI AD OGNI SINGOLA CELLULA ANALIZZATA
FISH IBRIDIZAZIONE IN SITU FLUORESCENTE • Permette di valutare l’incidenza di aneuploidie in una popolazione ampia di cellule spermatiche • Utilizza sonde marcate con fluorocromi di colore diverso per i differenti cromosomi (doppia FISH o tripla FISH) • Sfrutta le caratteristiche di omologia fra le sonde utilizzate e il DNA da esaminare
DECONDENSAZIONE IBRIDAZIONE RILEVAMENTO DEL SEGNALE FISH METODOLOGIA Trattamento con ditiotreitolo con rottura dei ponti disolfuro delle protamine Denaturazione e incubazione del DNA spermatico e della sonda coniugata con fluorocromo (alfa-centromeriche, painting, locus specifiche) Colorazione con colorante fluorescente di fondo (DAPI) Lettura con microscopio a luce fluorescente fornito di filtri Telecamera e software per l’elaborazione delle immagini
TECNICHE DI PREPARAZIONE DEL LIQUIDO SEMINALE TECNICHE BASATE SULLA MIGRAZIONE NEMASPERMICA SPONTANEA • SWIM UP • LAYERING • TECNICHEBASATE SULLA MIGRAZIONE IN MEDIUM AD ALTA VISCOSITA’ • - MIGRAZIONE IN ACIDO IALURONICO • TECNICHE DI FILTRAZIONE SU COLONNA • - FILTRAZIONE IN COLONNA DI LANA DI VETRO • - FILTRAZIONE SU COLONNA DI ALBUMINA • - SEPARAZIONE SU GRADIENTI DISCONTINUI DI PERCOLL • - TECNICA DEL MINI-PERCOLL
TECNICHE DI CONGELAMENTO • LENTO • Minore concentrazione di crioprotettori • Minore chemiotossicità • Minore shock osmotico • VITRIFICAZIONE • maggiore brevità della procedura • minore shock da freddo • Scoperta del primo crioprotettore (glicerolo) e ottenimento della criopreservazione di sperma (Polge 1949)
INDICAZIONI ALLA ICSI INDICAZIONI TESA/TESE INDICAZIONI MESA/PESA • Severa oligozoospermia (< 2-10 x 106) • Severa astenozoospermia (< 5-10%) • Severa teratozoospermia (< 4%) • Recupero chirurgico degli spermatozoi • Fallimenti di precedenti FIVET • Anticorpi antispermatozoo • Scarso recupero di ovociti • Azoospermia non ostruttiva • arresto maturativo • severa ipospermatogenesi • incompleta SCOS • Azoospewrmia ostruttiva • blocco rete testis • assenza epidimo • esisti cicatriziali estesi • Aneiaculazione • assente risposta a elettro- o • vibrostimolazione • terato-necrozoospermia completa • immobilità nemaspermica completa • Agenesia vesciculodeferenziale bilaterale congenita (BCAVD) • Fibrosi cistica • Vasectomia o mancata ricanalizzazione dopo vasectomia • Alterazioni inoperabili dotti eiaculatori o distali deferenziali • Ostruzioni postinfiammatorie (tbc, gonorrea, chlamydia) • Cistoprostatectomia radicale
FALLIMENTI FIVET-ICSI • FATTORE IMMUNOLOGICO • FATTORE INFETTIVO • FATTORE GENETICO
TRASMISSIONE ATTRAVERSO “CELL-FREE” HIV • Infezione in scimmie con gocce sull’epitelio vaginale (Miller, 1989) • Infezione di cellule di Langherans sulla superficie della mucosa o globuli bianchi se vi sono lesioni o microabrasioni (Langhoff, 1991) • Particelle HIV simili associate a spermatozoi in microscopia elettronica (Bagasura, 1988; Baccetti, 1991) • Trasmissione HIV dopo “swim-up” o centrifugazione in gradiente di Percoll (Baccetti, 1991) • Rilievo di HIV in frazioni di sperma da pazienti infettati mediante PCR (Baccetti, 1993) • Recettori alternativi per HIV (Gal C e Gp120) (Harouse, 1991) • Presenza di Gal-C nella membrana plasmatica del pezzo mediano dello spermatozoo e Gp120 nelle regioni equatoriali e postacrosomiali (Baccetti, 1993) • Glicolipide sulla superficie dello spermatozoo, capace di legare Gp120. Espressione di tali molecole su spermatogoni (Brogi, 1995)
ROSNI e ROSI • SINCE et al.(1994): Impiego di spermatidi per l’iniezione intracitoplasmatica nella cura della azospermia non ostruttiva
IDENTIFICAZIONE DELLA CELLULA GERMINALE • Caratteristiche morfologiche dello spermatidio: 1) Ridotte dimensioni (diam. 6.5-8 µm) rispetto agli spermatogoni, spermatociti e leucociti polimorfonucleati. 2) Iniziale sviluppo della struttura acrosomiale evidenziabile come “brigth spot” da un polo della cellula. • L’identificazione dello spermatide rotondo è di difficile realizzazione con le attuali metodiche.
QUALITA’ DELLA CELLULA GERMINALE SCELTA PER LA ROSNI • L’ identificazione e l’ isolamento degli spermatidi rotondi non fornisce alcuna informazione circa la vitalità e la normalità del corredo genetico di tali cellule. • Dubbia capacità dello spermatidio di indurre l’attivazione dell’ovocita: Vanderzwalmen et al.(1997) “Il citoplasma degli spermatidi rotondi, prelevati da soggetti con danno testicolare, ha un ridotto grado di maturazione rispetto al nucleo. E’ presente infatti deficit del fattore attivante l’ovocita (OAF)”.
Spermiogenesis: differentiation of a spermatid into a spermatozoon: (A) Classification after techniques under light and electron microscopy. (B) Classification of spermatids in a wet preparation under Hoffman modulation contrast.
Figure 2. Round spermatid from testicular tissue exibiting a 5 developing acrosomal strutture as a bright spot on one side of tbc cell.
Figure 7. (A) Sertoli cell nucleus at testicular sperrn extraction (Hoffman optics). (B) Sertoli cell nucleus (Hoffman optics) about to be picked up in intracytoplasmic sperm injection pipette. (C) Injected Sertoli cell nucleus. (D) Cleaving, poor quality 'embryo' resulting from injection of Sertoli cell nucleus in a patient in whom no spermatozoa were found. P = Sertoli cell nucleus (Q = injected).
Figure I. (A and B) Histological sections of testes with haematoxylin and eosin stain showing Sertoli cell only with no germ cell elements. P = Leydig cell cluster, Q = typical Sertoli cell nucleus with prominent nucleolus, R = amoeboid cytoplasm of Sertoli cell with no distinct boundary.
Figure 2. (A-C) Histological scetions of testes with haematoxylin and eosin stain showing Sertoli cell only; in these cases, the empty tubules are next to a single tubule which exhibits normal spermatogenesis. P = Leydig cell cluster, Q = typical Sertoli cell nucleus with prominent nucleolus, R = amoeboid cytoplasm of Sertoli cell with no distinct boundary, S = adjacent seminiferous tubule with normal spermatogenesis, T = (pre-meiotic division) pachytene spermatocyte, U = spermatogonia, V = seminiferous tubule with 'Sertoli cell only'(W), X = early round spermatid.
ALCUNE CONSIDERAZIONI SU ROSI/ROSNI SELEZIONE SPERMATIDI CONTRIBUTO DEGLI SPERMATIDI ALLO ZIGOTE materiale genetico OASIS Componenti centrosomici Maturazione proteine nucleari Facilitazione prime divisioni mitotiche dello zigote PRESERVAZIONE DEL “BLANKET” CITOPLASMATICO IMPRINTING GENOMICO IMPLICAZIONI GENETICHE Sovrapponibili alla ICSI Alterazioni centrosomiche (mosaicismo) Iniezione materiale disomico/diploide Anomalie imprinting genomico (e conseguenti sindromi genetiche, es. Prader-Willy) Sfasatura spermatide/oocita USO DI CELLULE ANCORA PIU’ IMMATURE (SECSI, human ooplasmic secondary spermatocyte injections)