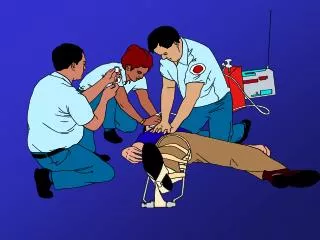
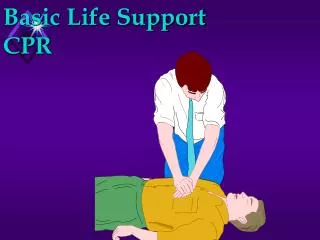
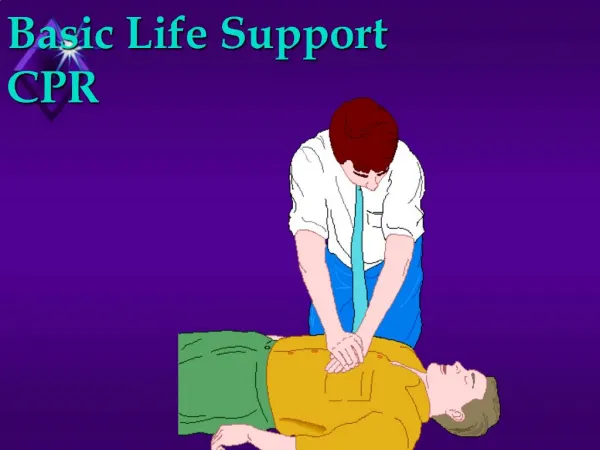
Basic Life Support and early Defibrillation
430 likes | 965 Views
Basic Life Support and early Defibrillation. A cura di Sergio Calzari (Infermiere presso il Centro Cardiologico Monzino di Milano). Significato del BLSD. BLSD =Basic Life Support and early Defibrillation (Supporto base alle funzioni vitali e defibrillazione precoce)

Basic Life Support and early Defibrillation
E N D
Presentation Transcript
Basic Life Support and early Defibrillation A cura di Sergio Calzari (Infermiere presso il Centro Cardiologico Monzino di Milano)
Significato del BLSD • BLSD =Basic Life Support and early Defibrillation (Supporto base alle funzioni vitali e defibrillazione precoce) • Il BLSD è un’insieme di procedure di intervento standardizzate, universalmente riconosciute e scientificamente provate per la gestione del paziente in ACC.
Linee guida del BLSD • 2 principali linee guida: • American Heart Association (AHA): Linee guida americane. • Italian Resuscitation Council (IRC): Utilizza le linee guida dell’ERC (European Resuscitation Council) • I due tipi di linee guida si adattano ai modelli di sanità locale negli Stati Uniti ed in Europa • AHA, IRC ed altri enti fanno capo ad ILCOR (International Liaison Committee on Resuscitation)
ILCOR (International Liaison Committee on Resuscitation) • Fondata nel 1992 • Attualmente ILCOR ha rappresentanti di: • American Heart Association (AHA) • European Resuscitation Council (ERC) • Heart and Stroke Foundation of Canada (HSFC) • Australian and New Zealand Committee on Resuscitation (ANZCOR) • Resuscitation Councils of Southern Africa (RCSA) • Inter American Heart Foundation (IAHF) • Resuscitation Council of Asia (RCA - current members Japan, Korea, Singapore, Taiwan).
Scopo del BLSD • Scopo del BLS: garantire il pronto riconoscimento del grado di compromissione delle funzioni vitali (valutazione) e di supportare ventilazione e circolo (azione) fino alla possibilità di impiegare mezzi che correggano la causa dell’arresto • Poichè quasi sempre l’ACC esordisce con la TV o la FV il BLS è stato implementato della defibrillazione precoce (BLSD) • Obiettivi del BLSD: • prevenire i danni anossici cerebrali attraverso procedure atte a mantenere la pervietà delle vie aeree (A), sostenere la respirazione (B), sostenere il circolo (C) • Precoce riconoscimento e intervento sui ritmi defibrillabili
Un po’ di statistica... • La probabilità di successo della defibrillazione diminuisce del 7-10% ogni minuto che passa dall’insorgenza dell’FV in assenza di RCP • La mancanza di apporto di O2 al cervello produce lesioni che iniziano dopo 4-6 min. Lesioni diventano irreversibili dopo 10 min in assenza di circolo • Danni cerebrali post ACC: • Stato di coma persistente • Deficit motori o sensoriali • Alterazioni delle capacità cognitive
La catena della sopravvivenza • Composta da 4 anelli: • 1° anello ALLARME PRECOCE: attivazione precoce del sistema di emergenza (118) in caso di crisi cardiaca allo scopo di prevenire l’arresto cardiaco. • • 2° anello RCP PRECOCE: inizio precoce delle procedure di Rianimazione Cardio Polmonare per guadagnare tempo e ridurre il danno anossico cerebrale • • 3° anello DEFIBRILLAZIONE PRECOCE: utilizzo precoce del DAE per far ripartire il cuore • • 4° anello ALS PRECOCE: tempestiva applicazione delle procedure di soccorso avanzato (ALS: advanced life support) per ripristinare una buona qualità di vita.
Priorità...la sicurezza • Ogni intervento deve essere eseguito in sicurezza • L’operatore deve valutare l’ambiente per riconoscere pericoli circostanti o potenziali • Ricorda: l’operatore non deve diventare una vittima • Potenziali pericoli per il soccorritore: • Esplosioni • Fuoco • Fili elettrici • Traffico stradale • Fumi tossici Se c’è pericolo spostare la vittima, altrimenti inizio dell’ BLSD sul posto
L’ABC • Sequenza del BLS si compone di azioni che in sequenza possono essere schematizzate in ABC • Ogni fase della sequenza è preceduta da una valutazione che autorizza a proseguire nella sequenza Valutazione coscienza azione A (vie aeree) Valutazione respiro\circolo azione C\B
Valutazione dello stato di coscienza • Chiama la persona a voce alta • Scuotile delicatamente le spalle • Attenzione a • Anziani • Stati mentali obnubilati da sostanze (alcol, droghe) Se la vittima non risponde allerta i soccorsi (I anello della catena)
Airway...Apertura delle vie aeree • Si usa una tecnica che prevede tre manovre • Iperestensione del capo • Sollevamento del mento • Controllo della cavità orale e rimozione di corpi estranei (con pinza o aspiratore) Se sospetto trauma non eseguire iperestensione del capo...in alternativa sublussazione dell mandibola
Cause di ostruzione della vie aeree • Il BLSD contempla solo l’ostruzione delle vie aeree superiori • In realtà moltissimi tipi di ostruzione delle vie aeree • L’ostruzione delle vie aeree più comune nella persona in coma-acc è la caduta all’indietro del blocco mandibola-lingua
Airway in pz con trauma • Se sospetta lesione cervicale mantenere testa, collo e tronco in posizione neutra • Evitare l’iperestensione del capo e limitarsi al sollevamento del mento ed eventualmente alla sub-lussazione della mandibola • Se sollevamento del mento e sub-lussazione delle mandibola non sono sufficienti, procedere all’ iperestensione del capo nonostante la sospetta lesione cervicale
Airway...mezzi aggiuntivi...la cannula oro-faringea • Facilita il mantenimento della pervietà delle vie aeree • Viene posta tra la lingua ed il palato molle • Attenzione: può provocare vomito (peggioramento dell’ostruzione) • Cannula della giusta misura (distanza tra il lobo dell’orecchio e l’angolo della bocca) Se il pz rifiuta l’inserimento della cannula non insistere nel posizionamento
Breathing...valutazione dell’attività respiratoria • Manovra di GAS (Guarda, Ascolta, Senti) • Mantieni il mento sollevato ed il capo esteso, avvicina la guancia alla bocca ed al naso della vittima • Guarda se il torace si alza e si abbassa • Ascolta e senti l’eventuale passaggio dell’aria • La manovra va effettuata per massimo 10 secondi • Durante la manovra mantenere la pervietà delle vie aeree • Non confondere l’attività respiratoria con il gasping o con un respiro molto lento o rantolante
Posizione laterale di sicurezza • Da utilizzare se la vittima non è cosciente ma ha respiro spontaneo valido • Permette di: • Mantenere l’iperestensione del capo • Fa defluire all’esterno eventuali liquidi organici (sangue o vomito) • Tiene ferma la vittima • Controindicata nei pz traumatizzati • Ruotare la vittima ogni 30 minuti Verificare che il pz continui a respirare
Valutazione del circolo • La valutazione del circolo avviene durante la valutazione dell’attività respiratoria (durante manovra di GAS): colpi di tosse, movimenti e polso carotideo. • Se assenza di respiro normale ed assenza di segni di circolo si inizia la RCP • Se si ha il dubbio dell’assenza di segni di circolo la RCP va iniziata comunque
Valutazione del circolo – polso carotideo • Mantenere la testa estesa con la mano posta sulla fronte • Con l’indice ed il medio dell’altra mano individuare la cartilagine tiroidea e far scivolare le dita verso di sè fino ad incontrare il margine anteriore del m. sternocleidomastoideo • Esercitare una modesta pressione per non occludere l’arteria Ricorda!!! A volte non è facile apprezzare il polso carotideo
Valutazione del circolo – cosa fare Segni di circolo presenti Segni di circolo assenti Iniziare ventilazione (10 atti\min) Attivare il soccorso avanzato Iniziare RCP
Compressioni toraciche • Provocano abbassamento dello sterno schiacciando il cuore contro la colonna vertebrale • Massaggio cardiaco esterno alla frequenza di 100 compressioni\minuto • Garantisce una perfusione cerebrale sufficiente a rallentare il danno anossico (comprare tempo)
Compressioni toraciche – efficacia - • Pz posizionato su un piano rigido (anche il pavimento) • Individuare correttamente il punto dove effettuare le compressioni • Mettere la parte prossimale del palmo della mano al centro del torace. Sovrapporre l’altra mano intrecciando le dita • Eseguire corretta tecnica di compressioni e rilasciamento • Mantenere una corretta posizione • Soccorritore al fianco della vittima con le ginocchia all’altezza del torace. Braccia e spalle perpendicolari al punto di compressione
Compressioni toraciche – tecnica - • Abbassare il torace di c.a. 4-5 cm • Pressione annullata dopo ogni compressione • Compressione e rilasciamento della stessa durata • Frequenza di c.a. 100\min • Gomiti bloccati e braccia tese • Il soccorritore conta ad alta voce Complicanze di una tecnica scorretta • Mani troppo in basso: Lesioni organi addominali • Mani sulle coste: Fratture delle coste • Compressioni brusche: Fratture delle coste • Compressioni superficiali: Circolo infufficiente
La ventilazione artificiale • Viene eseguita nel paziente in ACC ed in arresto repiratorio • Frequenza di c.a. 10 atti respiratori\min • Insufflazioni lente e progressive della durata di un secondo (altrimenti passaggio di aria nello stomaco) • Può essere eseguita con pallone auto-espandibile o pocket mask • La ventilazione bocca-bocca non è da eseguire se non si conosce il paziente Concentrazioni di ossigeno • Pallone ambu in AA 21% • Pallone con O2 10-12 l\min 40-50% • Pallone con O2 e reservoir 80-90%
La ventilazione artificiale – la tecnica - • Posizionarsi alla testa della vittima • Posizionare la maschera coprendo bocca e naso (maschera della misura giusta) • Tecnica della mano a “C” per far aderire bene la maschera al volto • Con l’altra mano comprimere il pallone • Insufflazioni lente e progressive della durata di un secondo • Osservare l’escursione toracica Complicanze: • Distensione gastrica • Ipoventilazione
La ventilazione artificiale – bocca-maschera - • Maschera dotata di valvola unidirezionale • Permette di effettuare la respirazione artificiale senza entrare in contatto con liquidi organici • Percentuale di ossigeno fornita più bassa (c.a. 18%) • Alcuni modelli dotati di raccordo per fonte di ossigeno
Cambio fra i soccorritori • Consigliato il cambio ogni due minuti • Scambio eseguito durante l’analisi del ritmo • Non cadere durante il cambio
Sequenza BLS Valuta l’ambiente Valuta stato di coscienza Vittima non risponde Chiama aiuto Pervietà vie aeree Manovra di GAS Respiro assente Segni di circolo presenti Respiro assente Segni di circolo assenti Chiama il soccorso avanzato Inizia RCP Inizia ventilazioni
Arresto testimoniato e non testimoniato • Arresto testimoniato: la persona perde coscienza davanti a noi (in genere intra-ospedaliero) • Arresto non testimoniato: la persona viene trovata incosciente e noi arriviamo sulla scena (in genere extra-ospedaliero) Il tempo fa la differenza
Arresto non testimoniato • Eseguire due minuti di RCP prima di usare il DAE • Il soccorritore che ha eseguito le valutazioni inizia RCP (per due minuti – 5 cicli) • Il secondo soccorritore attiva il soccorso avanzato, appena possibile applica le placche del DAE sul torace, dopo due minuti attiva l’analisi del ritmo Il tempo fa la differenza
Arresto testimoniato • Si pratica la defibrillazione appena possibile • Se il DAE non è immediatamente disponibile si esegue RCP fino all’arrivo del DAE
Il DAE e la defibrillazione • Defibrillazione usata per interrompere TV ed FV • Consiste nel far attraversare il cuore da una scarica elettrica • Lo shock elettrico fa depolarizzare contemporaneamente tutte le cellule del miocardio • Lo shock rende refrattario il cuore all’onda di attivazione della FV che viene interrotta • Allo shock segue spesso la riattivazione del PM naturale del cuore
Efficacia dello shock elettrico 1\2 • Soglia di defibrillazione: • Dipende dalla durata dell’FV, dallo stato metabolico del miocardio, dalla temperatura corporea, dalla presenza in circolo di farmaci • Energia erogata (quanti Joule): • Forme d’onda: • Monofasica: la corrente si muove in un’unica direzione da un elettrodo all’altro • Bifasica: la direzione della corrente, ad un certo punto, si inverte • Impedenza transtoracica: • Dipende dall’energia selezionata, dal materiale di interfaccia elettrodi-cute, numero di shock ed intervallo fra uno schock e l’altro, fase di ventilazione, pressione di contatto elettrodo-cute
Efficacia dello shock elettrico 2\2 • Dimensione degli elettrodi: • Più sono grandi gli elettrodi e minore sarà l’impedenza • Nell’adulto gli elettrodi hanno dimensione fra 8,5 e 12 cm di diametro • Posizione degli elettrodi: • Posizione sterno-apicale: elettrodo sternale posto alla dx della parte sup. dello sterno sotto la clavicola. Elettrodo apicale alla sx del capezzolo con la parte centrale in corrispondenza della linea ascellare media • Altre posizioni possibili: antero-posteriore, biascellare media (dx e sx), ascellare media sx e dorsale superiore
Defibrillatori 1\2 • Manuali: • Sono i defibrillatori che si trovano negli ospedali • Possono essere usati solo da personale medico • Richiedono l’interpretazione della traccia elettrocardiografica • Richiedono la formulazione di una diagnosi • Semiautomatici: • Richiedono la presenza di un operatore che eroga lo shock • Non richiedono la formulazione di una diagnosi • Possono essere usati anche da personale laico opportunamente formato • Automatici: • Applicati gli elettrodi fanno “tutto da soli” • Lo schock viene erogato automaticamente • Sono illegali in Italia
Defibrillatori 2\2 • I DAE permettono la revisione a posteriori del loro utilizzo • Possibilità di registrazione vocale • Registrazione dei ritmi cardiaci • Possibilità di interfaccia col PC • Memoria dell’apparecchio immodificabile • DAE a 4 tasti: • Accensione • Analisi • Caricamento • Shock • DAE a 3 tasti: • Accensione • Analisi • Shock • DAE a 2 tasti: • Accensione e analisi • Shock
Procedure operative all’uso del DAE • 4 punti fondamentali: • Accendere il DAE • Collegare il DAE al paziente • Avviare l’analisi del ritmo: durante l’analisi non toccare il pz • Erogare la scarica se necessaria • Filastrocca della sicurezza: • Io sono via, tu sei via, tutti sono via
Legislazionelegge 3 aprile 2001 n°120 • Art. 1. E' consentito l'uso del defibrillatore semiautomatico in sede extraospedaliera anche al personale sanitario non medico, nonche' al personale non sanitario che abbia ricevuto una formazione specifica nelle attivita' di rianimazione cardiopolmonare.2. Le regioni e le province autonome disciplinano il rilascio da parte delle aziende sanitarie locali e delle aziende ospedaliere dell'autorizzazione all'utilizzo extraospedaliero dei defibrillatori da parte del personale di cui al comma 1, nell'ambito del sistema di emergenza 118 competente per territorio o, laddove non ancora attivato, sotto la responsabilita' dell'azienda unita' sanitaria locale o dell'azienda ospedaliera di competenza, sulla base dei criteri indicati dalle linee guida adottate dal Ministro della sanita', con proprio decreto, entro novanta giorni dalla data di entrata in vigore della presente legge.La presente legge, munita del sigillo dello Stato, sara' inserita nella Raccolta ufficiale degli atti normativi della Repubblica italiana. E' fatto obbligo a chiunque spetti di osservarla e di farla osservare come legge dello Stato. Data a Roma, addi' 3 aprile 2001
Legislazionelegge 15 marzo 2004 n°69 «È consentito l’uso del defibrillatore semiautomatico in sede intra ed extraospedaliera anche al personale sanitario non medico, nonché al personale non sanitario che abbia ricevuto una formazione specifica nelle attività di rianimazionecardio polmonare».